Home

Male Infertility

Azoospermia Meaning in Hindi | पुरुषों से पिता बनने का सुख छीन सकता है एजुस्पर्मिया!
In this Article
Male Infertility
Azoospermia Meaning in Hindi | पुरुषों से पिता बनने का सुख छीन सकता है एजुस्पर्मिया!
29 May 2026 को अपडेट किया गया
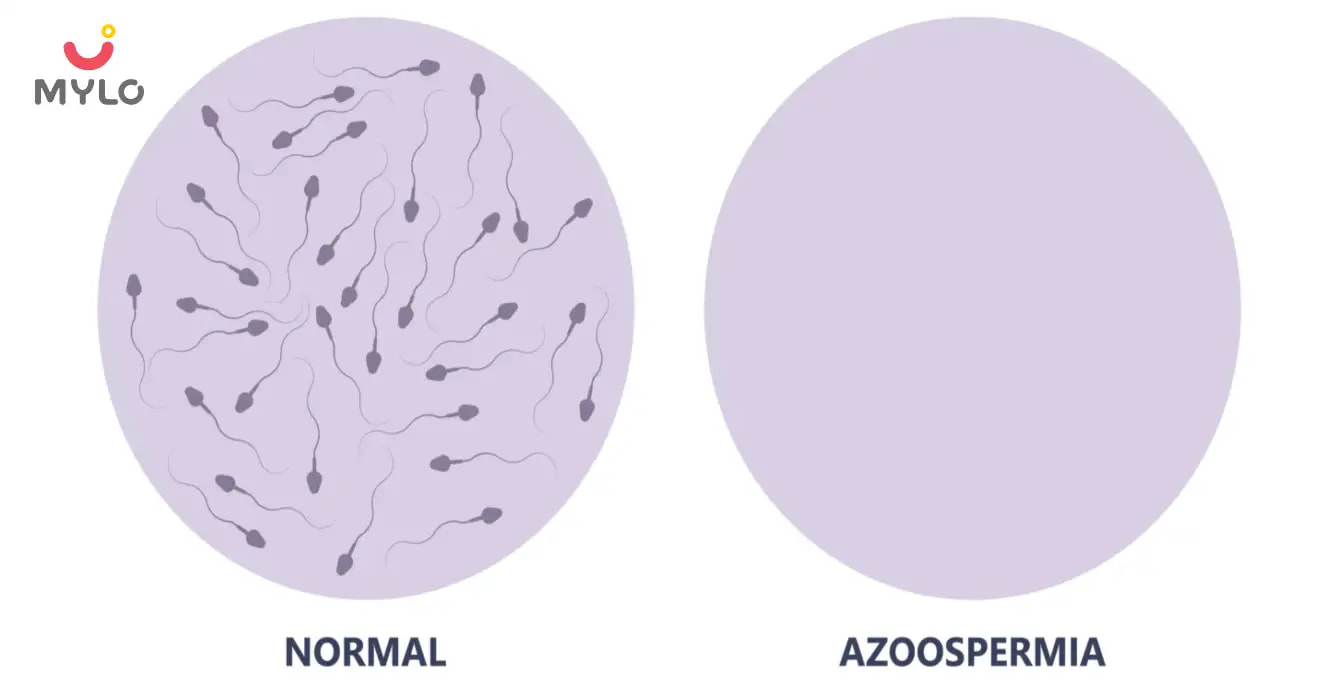
आज पुरुषों से जुड़ी एक ऐसी स्थिति के बारे में बात करेंगे जो मेल इनफर्टिलिटी से बहुत गहराई से जुड़ी है और इसे कहते हैं एजुस्पर्मिया. यह एक ऐसी मेडिकल कंडीशन है जिसमें पुरुषों के स्खलन यानी कि सीमन में स्पर्म्स की संख्या बिल्कुल भी नहीं होती है. नेचुरल तरीके़ से प्रेग्नेंट होने के लिए स्पर्म का होना आवश्यक है, इसलिए एजुस्पर्मिया (Azoospermia meaning in Hindi) मेल इंफर्टिलिटी का एक बड़ा कारण बन जाता है.
एजुस्पर्मिया क्या होता है? (Azoospermia in Hindi)
आम भाषा में एजुस्पर्मिया (Azoospermia in Hindi) का मतलब है कि पुरुष के वीर्य में स्पर्म्स का बिल्कुल भी न होना जिससे मेल इंफर्टिलिटी की समस्या हो जाती है.
एजुस्पर्मिया के लक्षण (Symptoms of Azoospermia in Hindi)
एजुस्पर्मिया का ख़ास लक्षण ये है कि ऐसे व्यक्ति की पत्नी का लगातार प्रयास करने के बाद भी नेचुरल रूप से गर्भवती नहीं हो पाती है. ज़्यादातर मामलों में इसके कोई बाहरी सिंपटम्स नहीं दिखाई देते हैं, लेकिन कुछ ऐसे संकेत हैं जिनसे इस समस्या का अंदाज़ा लगाया जा सकता है: जैसे कि-
-
सेक्स लाइफ से जुड़ी प्रॉब्लम्स; जैसे कि लो सेक्स ड्राइव या इरेक्टाइल डिसफंक्शन
-
ग्रोइन एरिया में दर्द, सूजन या गाँठ का बनना
-
चेहरे या शरीर के बालों का कम होना या
-
हार्मोन इंबैलेंस के अन्य सिंपटम्स.
इसे भी पढ़ें : पुरुषों के भी होते हैं हार्मोन्स असंतुलित, जानें क्या होते हैं कारण!
एजुस्पर्मिया के प्रकार (Types of azoospermia in Hindi)
एजुस्पर्मिया (Azoospermia in Hindi) दो तरह का होता है.
1. ऑब्सट्रक्टिव एजुस्पर्मिया (Obstructive azoospermia)
जब टेस्टीकल्स (Testes) स्पर्म्स का प्रोडक्शन तो करते हैं लेकिन रास्ते में किसी रुकावट के कारण वो बाहर नहीं निकल पाते तो इस स्थिति को ऑब्सट्रक्टिव एजुस्पर्मिया कहते हैं.
2. नॉन- ऑब्सट्रक्टिव एजुस्पर्मिया (Non-obstructive azoospermia)
नॉन-ऑब्सट्रक्टिव एजुस्पर्मिया एक ऐसी स्थिति है जिसमें टेस्टीकल्स के स्ट्रक्चर या फंक्शन में गड़बड़ी के कारण या फिर किसी अन्य कारण से स्पर्म्स का बनना कम या बिल्कुल ही बंद हो जाता है.
इसे भी पढ़ें : पुरुषों में भी होती फर्टिलिटी की समस्या! जानें लक्षण
ऑब्सट्रक्टिव एजुस्पर्मिया के कारण (Causes of obstructive azoospermia in Hindi)
ऑब्सट्रक्टिव एजुस्पर्मिया के कुछ आम कारण इस प्रकार हैं;
1. वेसेक्टॉमी (Vasectomy)
ऑब्सट्रक्टिव एज़ोस्पर्मिया का सबसे कॉमन कारण है वेसेक्टॉमी यानी कि पुरुष नसबंदी. वेसेक्टॉमी में सीमन डिस्चार्ज के दौरान टेस्टीकल्स से यूरीनरी ट्रैक तक स्पर्म्स को ले जाने वाली ट्यूब को आधे में काट दिया जाता है और यह मेल बर्थ कंट्रोल का एक आसान तरीक़ा है.
2. जन्मजात विसंगतियां (Congenital anomalies)
एजुस्पर्मिया के जन्मजात कारणों में अंडकोष का न उतरना (cryptorchidism), क्लाइनफेल्टर सिंड्रोम (Klinefelter’s syndrome) और सर्टोली-सेल-ओनली सिंड्रोम (germ cell aplasia) जैसी स्थितियां शामिल हैं. इसके अलावा कई और तरह की जेनेटिक असामान्यताएँ भी स्पर्म्स के प्रोडक्शन में गिरावट ला सकती हैं. क्रोमोसोमल डिसॉर्डर के कारण भी टेस्टिकुलर फंक्शन खराब हो सकता है. जैसे कि; Y क्रोमोसोम खराब होने से स्पर्म्स की क्वालिटी और क्वांटिटी पर असर पड़ता है.
3. इंफेक्शन और इन्फ्लेमेटरी कंडीशन (Infections and inflammatory conditions)
मम्प्स (mumps), ऑर्काइटिस (orchitis) और मलेरिया जैसे इन्फेक्शन, पेस्टिसाइड्स और केमिकल के संपर्क में आने से टेस्टीकल्स (Testes) पर चोट लगने से और रेडिएशन ट्रीटमेंट से भी एजुस्पर्मिया हो सकता है. कई बार सेक्शुअली ट्रांसमिटेड इनफेक्शन भी घावों का कारण बन सकता हैं. इसी तरह बढ़ती उम्र, कम टेस्टोस्टेरोन और गर्म टब में लगातार नहाने से भी यह समस्या होती है.
4. इजेकुलेटरी डक्ट ऑब्स्ट्रक्शन (Ejaculatory duct obstruction)
इजेकुलेटरी डक्ट्स स्पर्म्स और सीमन को यूरिनरी ट्रैक में ले जाती हैं. कई बार ये डक्ट्स सिस्ट या यौन संक्रमण के कारण होने वाली सूजन और घाव के कारण बंद हो जाती हैं.
5. पिछली सर्जरी या आघात (Previous surgeries or trauma)
कई बार ऐसा भी देखा गया है कि किसी पुरुष की हर्निया की सर्जरी के कारण वास डेफेरेंस (vas deferens) बंद हो गया या उसमें चोट लग गयी. इससे स्खलन के दौरान स्पर्म्स का नार्मल फ्लो रुक जाता है. ग्रोइन एरिया (groin) पर लगी चोट के कारण भी ऐसा हो सकता है.
नॉन- ऑब्सट्रक्टिव एजुस्पर्मिया के कारण (Causes of non-obstructive azoospermia in Hindi)
आइये अब जानते हैं नॉन- ऑब्सट्रक्टिव एजुस्पर्मिया के कुछ आम कारण.
1. टेस्टिकुलर डिसफंक्शन (Testicular dysfunction)
आपके टेस्टीकल्स के सामान्य रूप से स्पर्म्स न बना पाने के पीछे टेस्टिकुलर डिसफंक्शन भी हो सकता है. इसका कारण क्रोमोसोमल डिसॉर्डर, टेस्टीकल्स की चोट या कोई बीमारी भी हो सकती है. उतरे हुए टेस्टीकल्स के साथ पैदा होने वाले बच्चों के लिए ये एक परमानेंट कंडीशन भी हो सकती है.
इसे भी पढ़ें : टेस्टिकुलर अल्ट्रासाउंड क्या होता है जानें इसकी कंप्लीट प्रोसेस
2. हार्मोनल असंतुलन (Hormonal imbalances)
पिट्यूटरी हार्मोन (Pituitary Hormone) टेस्टीकल्स को स्पर्म्स बनाने के लिए स्टिमुलेट करते हैं और इस हार्मोन की कमी होने पर स्पर्म नहीं बन पाते हैं. जो पुरुष स्टेरॉयड लेते हैं या ले चुके हैं, उनमें भी स्पर्म्स प्रोडक्शन के लिए ज़रूरी हार्मोनल इंबैलेंस हो सकता है.
3. वेरिकोसील (Varicocele)
स्पर्म प्रोडक्शन वेरिकोसील से भी प्रभावित हो सकता है, जिसका अर्थ है टेस्टीकल्स में सूजी हुई वैरिकोज़ नसें. वेरिकोसील टेस्टीकल्स में खून के थक्के जमा होने का कारण बनता है, जिससे स्पर्म्स का प्रोडक्शन बुरी तरह से प्रभावित होता है.
4. वातावरण संबंधित फैक्टर्स (Environmental factors)
पेस्टिसाइड्स, हैवी मेटल्स और बहुत अधिक गर्मी जैसे फ़ैक्टर्स के कारण भी नॉन- ऑब्सट्रक्टिव एजुस्पर्मिया होने का खतरा बढ़ जाता है.
5. अज्ञात कारण (Idiopathic causes)
एजुस्पर्मिया से पीड़ित 60% पुरुष कई अन्य कारण जैसे असामान्य टेस्टीकल ग्रोथ, जेनेटिक कारण, वेरिकोसील, टेस्टिकुलर डिसफंक्शन आदि से जूझ रहे होते हैं. लेकिन जब ऐसा कोई कारण नहीं मिलता है, तो इसे इडियोपैथिक नॉन-ऑब्सट्रक्टिव एजुस्पर्मिया (INOA) मान लिया जाता है.
एजुस्पर्मिया की पहचान कैसे होती है? (How is azoospermia diagnosed in Hindi)
मेल इंफर्टिलिटी के कारणों का पता लगाना एक कठिन काम है. डॉक्टर आपकी मेडिकल हिस्ट्री और कुछ टेस्ट के द्वारा इसका पता लगाते हैं जो इस प्रकार हैं;
1. सीमेन एनालिसिस (Semen analysis)
सीमेन एनालिसिस एक रूटीन टेस्ट है. यह स्पर्म्स के प्रोडक्शन, एक्टिविटी और मोबिलिटी लेवल को चेक करने में मदद करता है. इसमें डॉक्टर आपके स्पर्म का सैंपल लेकर स्पर्म्स की क्वांटिटी, काउंट, मूवमेंट और स्ट्रक्चर को चेक करते हैं. इस टेस्ट से पुरुष की गर्भधारण कराने की क्षमता का पता चलता है.
2. हार्मोन टेस्टिंग (Hormone testing)
इसके अलावा आपके हार्मोन की जाँच भी की जाती है जिससे पता चलता है कि आपके टेस्टीकल्स में ठीक से स्पर्म्स बन रहे हैं या नहीं. पिट्यूटरी हार्मोन स्पर्म्स बनाने में मदद करता है और अगर उनका लेवल हाई है तो इससे यह पता चलता कि पिट्यूटरी ग्लेण्ड स्पर्म्स बनाने में मदद कर रही है. फिर भी अगर टेस्टीकल्स स्पर्म्स नहीं बना पा रहे हैं तो दोष टेस्टीकल्स में ही है.
3. जेनेटिक टेस्टिंग (Genetic testing)
इसके अलावा कुछ व्यक्ति जेनेटिक प्रॉब्लम्स के साथ पैदा होते हैं जिसके कारण इनके वीर्य में कोई स्पर्म्स नहीं होते. इसमें क्लाइनफेल्टर सिंड्रोम या वाई क्रोमोसोम माइक्रोडिलीशन (Y chromosome microdeletion) जैसी प्रॉब्लम्स होती हैं. कई नये मामलों में जेनेटिक प्रॉब्लम्स स्पर्म्स ले जाने वाली डक्ट्स को भी प्रभावित करती हैं. केवल जेनेटिक टेस्टिंग से ही इसके सही कारण का पता लगाया जा सकता है.
4. फिजिकल एग्जामिनेशन और मेडिकल हिस्ट्री (Physical examination and medical history)
सबसे पहले डॉक्टर आपकी हेल्थ और ट्रीटमेंट हिस्ट्री का पता करते हैं और उन सभी संभावनाओं के बारे में जानना चाहते हैं जो आपकी मेल फर्टिलिटी को कम कर सकती हैं जैसे रिप्रोडक्टिव सिस्टम से जुड़ी कमियाँ, हार्मोन्स का लो लेवल, बीमारी या फिर कोई चोट. इसमें आपकी शराब और तंबाकू जैसी आदतों के बारे को चेक किया जाता है. साथ ही, वह यह भी देखेंगे कि क्या आप कभी रेडिएशन, हैवी मेटल्स या पेस्टिसाइड्स के सीधे संपर्क में आए हैं. डॉक्टर आपके सेक्स संबंध और इरेक्शन के बारे में भी जानकारी लेंगे क्योंकि ये सभी फ़ैक्टर्स फर्टिलिटी को प्रभावित कर सकते हैं. फिजिकल एग्जामिनेशन में आपके पेनिस, एपिडीडिमिस, वास डिफेरेंस, वेरिकोसील और टेस्टीकल्स में समस्याओं का पता लगाया जाता है.
5. इमेजिंग टेस्ट (Imaging tests)
इन सब संभावनाओं की जाँच करने के लिए डॉक्टर आपका ट्रांसरेक्टल अल्ट्रासाउंड (trans rectal ultrasound) करा सकते हैं. इसमें एक जाँच करने का इन्स्ट्रुमेंट रैक्टम यानी मलाशय (rectum) में रखा जाता है जो साउंड वेव्स को पास की इजेकुलेटरी डक्ट तक पहुंचाता है. इससे डॉक्टर यह पता लगाते हैं कि इजेकुलेटरी डक्ट खराब या बंद तो नहीं हैं.
एजुस्पर्मिया का इलाज (Azoospermia treatment in Hindi)
एजुस्पर्मिया का इलाज (Azoospermia treatment in Hindi) इस बात पर निर्भर करता है कि बाँझपन का कारण क्या है! अक्सर इसे दवाओं या फिर सर्जरी से ठीक करने की कोशिश की जाती है.
1. सर्जरी (Surgical interventions)
वेरिकोसील होने पर इसे वैरिकोसेलेक्टोमी (vericocelectomy) नामक छोटी सर्जरी से ठीक किया जा सकता है. नसों की सूजन को ठीक करने से स्पर्म्स की स्पीड, काउंट और स्ट्रक्चर में सुधार लाने में मदद मिलती है. यदि किसी ब्लॉकेज के कारण वीर्य में स्पर्म्स की कमी है, तो इसके लिए अन्य सर्जिकल ऑप्शन भी प्रयोग किए जाते हैं.
इसी तरह वासोवासोस्टॉमी (vasovasostomy) का उपयोग करके वेसेक्टॉमी को रिवर्स किया जाता है. इसमें टेस्टीकल्स में वास डिफेरेंस के 2 कटे हुए हिस्सों को जोड़ने के लिए माइक्रोसर्जरी करते हैं.
इसे भी पढ़े : गर्भधारण में परेशानी? ये फर्टिलिटी टेस्ट कर सकते हैं आपकी मदद!
2. हार्मोन थेरेपी (Hormone therapy)
नॉन-ऑब्सट्रक्टिव एजुस्पर्मिया के रोगियों को हार्मोन थेरेपी से भी लाभ मिल सकता है. इससे स्खलन के समय वीर्य में स्पर्म्स के होने की संभावना बढ़ जाती है. FSH (Follicle stimulating hormone) ऐसा ही एक हार्मोन है.
3. असिस्टेड रिप्रोडक्टिव टेक्निक (Assisted reproductive techniques)
इन तरीक़े से स्पर्म्स प्राप्त करने के लिए TESE, स्पर्म्स की पर्क्यूटेनियस एपिडीडिमल एस्पिरेशन (percutaneous epididymal aspiration of sperm) और पर्क्यूटेनियस टेस्टिकुलर बायोप्सी (percutaneous testicular biopsy) की जाती है. हालाँकि, स्पर्म्स प्राप्त करने के लिए माइक्रोडिसेक्शन टेस्टीकुलर स्पर्म एक्सट्रेकशन (microdissection testicular sperm extraction) टेक्निक का सक्सेस रेट सबसे हाई है.
इसे भी पढ़ें : स्पर्म फ्रीजिंग क्या होता है? जानें क्या होती है इसकी कंप्लीट प्रोसेस
4. डोनर स्पर्म (Donor sperm)
एजुस्पर्मिया (जीरो स्पर्म काउंट) के रोगियों के लिए डोनर स्पर्म ही एकमात्र इलाज है. इसमें, आमतौर पर एक गुमनाम व्यक्ति स्पर्म डोनर बन के अपने स्पर्म्स देता है जिसे महिला में आई यू आई (IUI) या इन विट्रो फर्टिलाइजेशन (IVF) के माध्यम से ट्रांसप्लांट करके प्रेग्नेंसी कराई जाती है.
प्रो टिप (Pro Tip)
पेरेंट्स बनने की इच्छा हर एक कपल की होती है लेकिन इंफर्टिलिटी जब मेल पार्टनर में हो तो अक्सर सामाजिक और पारिवारिक दबाव में ये बात वो किसी को बता नहीं पाता. लेकिन ऐसी समस्या को दूसरी किसी भी अन्य बीमारी की तरह समझकर तुरंत डॉक्टरी सलाह लेनी चाहिए क्योंकि अधिकतर मामलों में मेल इंफर्टिलिटी प्रॉब्लम का इलाज़ संभव है.
रेफरेंस
1. Jarvi, K., Lo, K., Grober, E., Mak, V., Fischer, A., Grantmyre, J., Zini, A., Chan, P., Patry, G., Chow, V., & Domes, T. (2015). The workup and management of azoospermic males. Canadian Urological Association Journal, 9(7-8), 229–235.
2. Sharma, M., & Leslie, S. W. (2022). Azoospermia. PubMed; StatPearls Publishing.
Tags
Yes
No
Written by
Kavita Uprety
Get baby's diet chart, and growth tips
Related Articles

What are the home remedies to get rid of mosquitoes in Hindi |मच्छर भगाने के घरेलू उपाय क्या हैं

Menstrual cup use in Hindi | मेंस्ट्रुअल कप क्या है और कैसे करें इसका उपयोग

Benefits of Applying oil in the navel in Hindi | नाभि में तेल लगाने से सुधर सकती है सेहत

प्याज का तेल बनाने की विधि जानिए | Know the method of making onion oil in Hindi
Related Questions
Hello friends... Dr ne mujhe bola he 12 april se 15 april tak delivery ho jani chahiye baki bache ko prblm ho sakti he... Par bache ne head niche fix hi nai kra to bachedani ka muh kese khule.. apme koi he jiski sath ye prblm hui ho...!!

Hello mom's mera 6 month chsl rha h kl maine thoda wajan utha liya tha tkriban 10 kg k lgbhg to ky mere bachche ko koi problem to nhi n hogi

Hello moms meri delivery ko 4 month ho gye h mujhe feb me halki bleeding hui thi march me nahi hui fir april me start ho gaye kya ye normal h plzzz reply me

Hello sisters please meri ultrasound report dekhkar bataiye ki sab Kuch hai .... our meri pregnancy ko kitne din ho gay me bahut confused Hu ....mere hisaab se 7th month abhi start hua hai doctor ne Bola hai ki 7 month complete hone wala hai ..... please help me

Hlw mom's Mera baby rat bilkul bhi nahi sota aur din m sota h kyaa kru bhot rota h

Related Topics
RECENTLY PUBLISHED ARTICLES
our most recent articles
In Vitro Fertilization (IVF)
Donor Egg IVF Process in Hindi | डोनर एग से कैसे होता है गर्भधारण?

Pregnancy
Sensory Processing Disorder in Babies in Hindi | बच्चों में सेंसरी प्रोसेसिंग डिसऑर्डर क्या होता है? जानें इसके लक्षण

15% Off + ₹50 Cashback on Premium Wipes
Olive Oil For Baby Massage in Hindi | क्या ऑलिव ऑइल से बेबी की मसाज कर सकते हैं?

Massages
Best Baby Massage Oil In Winter Season In Hindi | सर्दियों में बच्चों की मसाज किस तेल से करना चाहिए?

Celebrate Breast Feeding Week
Shatavari Churna in Hindi| न्यू मॉम्स के लिए कितना फ़ायदेमंद होता है शतावरी पाउडर?

Health & Wellness
Benefits of Kanchanar Guggulu in Hindi | हेल्दी लाइफस्टाइल का सीक्रेट है कंचनार गुग्गुल, जानें इसके टॉप फ़ायदे!
- Reasons to Wear Maternity Leggings During Pregnancy in Hindi | प्रेग्नेंसी में मैटरनिटी लेगिंग्स पहनने के टॉप 5 फ़ायदे
- HSG test in Hindi | आख़िर क्या होता है एचएसजी टेस्ट?
- How do Thermos flasks work in Hindi | जानिए कैसे थर्मस फ्लास्क बना सकता है आपकी लाइफ को आसान!
- Irregular Periods Treatment in Hindi | अनियमित पीरियड्स से परेशान? ये उपाय कर सकते हैं आपकी मदद
- Honey During Pregnancy in Hindi | क्या प्रेग्नेंसी में शहद खा सकते हैं?
- Right Time For Sex in Hindi | गर्भधारण के लिए कब करें सेक्स?
- Difference Between A Cesarean And Normal Delivery in Hindi | कौन-सी डिलीवरी बेहतर होती है- नॉर्मल या सिजेरियन?
- Thigh Chafing in Hindi | थाई चेफिंग क्या होता है?
- Gokshura Benefits in Hindi | जानें गोक्षुरा कैसे रखता है सेक्शुअल हेल्थ का ख़्याल!
- Dragon Fruit During Pregnancy in Hindi | क्या प्रेग्नेंसी में ड्रैगन फ्रूट खा सकते हैं?
- Benefits of Safed Musli in Hindi | एनर्जी से लेकर सुंदरता तक को बढ़ाती है सफ़ेद मूसली
- Use of Belly Belt After Delivery in Hindi | क्या डिलीवरी के बाद आपको बेली बेल्ट का इस्तेमाल करना चाहिए?
- Period Me Black Blood Aana in Hindi | पीरियड्स में ब्लैक ब्लड कब आता है?
- How To Increase Newborn Baby Weight in Hindi | नवजात शिशु का वजन कैसे बढ़ाएं?


AWARDS AND RECOGNITION

Mylo wins Forbes D2C Disruptor award

Mylo wins The Economic Times Promising Brands 2022
AS SEEN IN

- Mylo Care: Effective and science-backed personal care and wellness solutions for a joyful you.
- Mylo Baby: Science-backed, gentle and effective personal care & hygiene range for your little one.
- Mylo Community: Trusted and empathetic community of 10mn+ parents and experts.
Product Categories
Baby Carrier | Baby Soap | Baby Wipes | Stretch Marks Cream | Baby Cream | Baby Shampoo | Baby Massage Oil | Baby Hair Oil | Stretch Marks Oil | Baby Body Wash | Baby Powder | Baby Lotion | Diaper Rash Cream | Newborn Diapers | Teether | Baby Kajal | Baby Diapers Pants | Cloth Diapers | Laundry Detergent | Lactation Granules |

